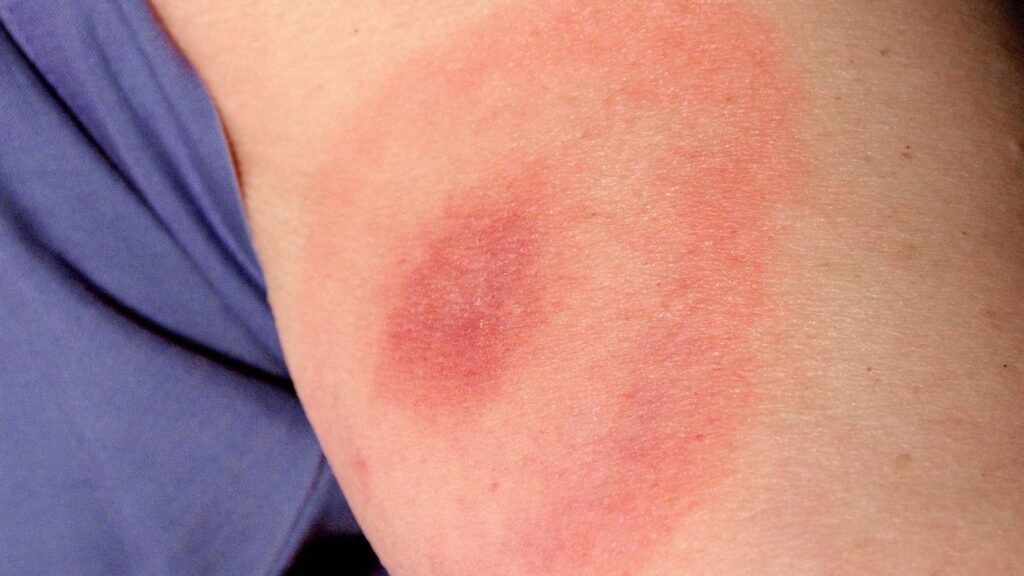
Une morsure de tique peut changer la vie. Pour certaines personnes, les symptômes de la maladie de Lyme ne disparaissent jamais après le traitement, ce qui a donné naissance à un long et épineux débat sur l’existence ou non d’une «maladie chronique de Lyme».
«Les symptômes sont là. La question, c’est quelle est la cause», résumait récemment le New Scientist.
La maladie de Lyme est en hausse partout dans le monde. Cette infection bactérienne transmise par des morsures de tiques peut entraîner des douleurs articulaires, de la fatigue, des dommages neurologiques et même une paralysie faciale temporaire. Détectée tôt, elle est traitable.
Toutefois, certaines personnes signalent que des symptômes persistent après le traitement. Et comme la maladie de Lyme est extrêmement difficile à diagnostiquer, comment être sûr qu’elle est la véritable coupable de ces maux?
De plus en plus de cas
Aux États-Unis, environ 15 000 cas étaient signalés chaque année à la fin des années 1990. Aujourd’hui, il s’agit d’environ 30 000 cas, et des estimations récentes des Centers for Disease Control (CDC) suggèrent que 10 fois plus de personnes pourraient contracter l’infection.